Melanoma é uma neoplasia maligna de origem melanocítica. Enquanto na pele é o 3º tipo mais comum de tumor, ele é raramente encontrado na mucosa oral. Cerca de 90% dos casos são causados por alterações genéticas associadas às radiações solares, principalmente aguda. Na cavidade oral, o melanoma de mucosa tem etiologia multifatorial, incluindo fatores genéticos e raciais e não está associado com radiações solares.
Características clínicas
Em linhas gerais, o melanoma apresenta dois tipos de crescimento: radial e vertical. Nas fases iniciais, o tumor apresenta o crescimento radial, que envolve espalhamento lateral na região da camada basal do epitélio. Mas com a evolução da doença, ele passa a exibir um crescimento vertical, com invasão do tecido conjuntivo subjacente.
Quanto à sua classificação, os melanomas de pele e de mucosa podem apresentar os seguintes subtipos: melanoma lentigo maligno, melanoma de espalhamento superficial, melanoma lentiginoso acral e melanoma nodular. Estes dois últimos subtipos são os mais encontrados na mucosa oral.
Na pele, o melanoma é encontrado, principalmente, em indivíduos adultos e leucodermas. Alguns critérios clínicos são muito importantes para o diagnóstico diferencial entre esse tumor e outros processos benignos, tal como o nevus melanocítico. Dentre os critérios clínicos a serem observados incluem-se a assimetria da lesão, bordas irregulares, variações na coloração e tamanho superior a 6 mm. Entretanto, precisamos considerar a evolução da lesão quanto aos parâmetros citados, durante um intervalo de tempo, para a identificação de lesões suspeitas. De tal modo, o clínico deve estar atento às mudanças na lesão em relação à cor, forma, tamanho, superfície (ulceração, por exemplo) e sintomas.
Na cavidade oral, embora inicie como uma lesão plana, o melanoma é, geralmente, identificado quando apresenta crescimento nodular ou tumoral (Figura 1). A fase de crescimento radial, quando existe, tem curto período de evolução. As lesões aparecem em indivíduos adultos e estão localizadas, de modo especial, na gengiva, mucosa alveolar e palato. Embora mostrem frequentemente áreas de pigmentação com bordas irregulares, lesões sem pigmentação podem ser observadas. Eventualmente, áreas de ulceração e destruição do osso adjacente são identificadas. Os pacientes são geralmente assintomáticos.
Apesar da falta de evidências mostrando a presença de lesão precursora para o melanoma de boca, a observação de que o nevus melanocítico na pele pode evoluir para melanomas não relacionados com exposição solar, nos faz pensar na plausibilidade da hipótese de transformação maligna dessa lesão na cavidade oral. Se isso for verdade, esse evento raro justifica a remoção cirúrgica dessas lesões.
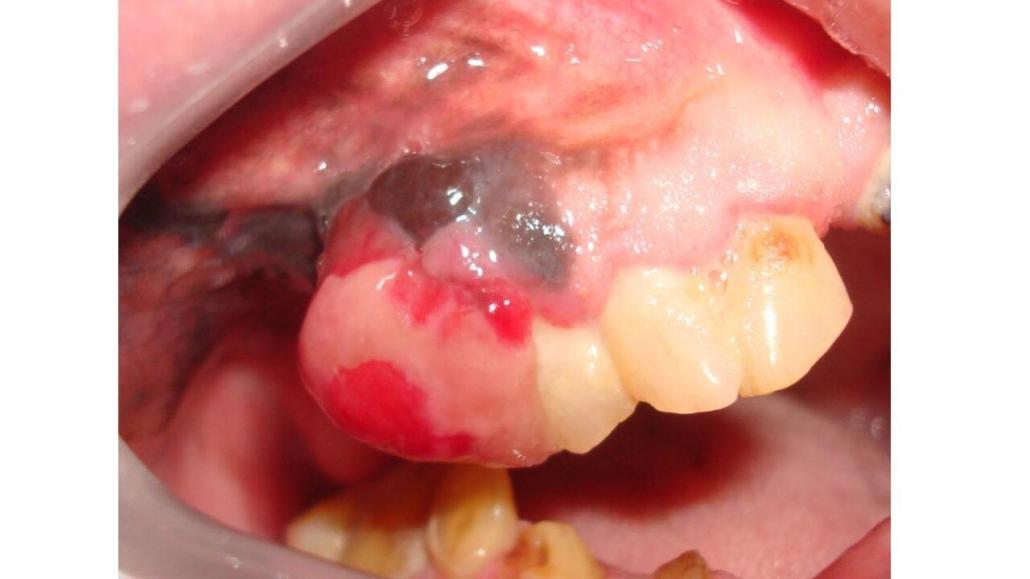
Figura 1- Melanoma localizado na gengiva e rebordo alveolar. Lesão de aparência tumoral com áreas pigmentadas (Imagem gentilmente cedida pelo Dr. Helder Pontes).
Características histopatológicas
Tradicionalmente, no exame histopatológico do melanoma, encontraremos melanócitos atípicos, contendo núcleos pleomórficos, hipercromáticos, além de figuras de mitose. Essas células podem estar limitadas à camada basal, apresentando crescimento confluente (Figura 2) e espalhamento pagetoide, quando estão distribuídas nas camadas superiores do epitélio (Figura 3). Nessa fase, a doença reapresenta crescimento radial, como ocorre com os subtipos: o melanoma de espalhamento superficial, o melanoma lentigo maligno e o melanoma lentiginoso acral.
Durante o crescimento vertical do tumor, os melanócitos atípicos são encontrados invadindo o tecido conjuntivo subjacente. No melanoma nodular, por exemplo, o crescimento vertical ocorre precocemente. Os melanócitos atípicos mostram morfologia epiteliode ou fusiforme; citoplasma claro, por vezes, contendo pigmento melânico, núcleos grandes vesiculares, nucléolos proeminentes e se arranjam em cordões ou lençóis pobremente organizados (Figura 4). O termo melanoma amelanótico é utilizado para os casos em que não encontramos acúmulo de melanina.
No melanoma não encontramos maturação das células melanocíticas, o que difere do nevus, quando células grandes e epitelioides superficiais dão lugar a outras mais fusiformes, na porção mais profunda do conjuntivo. A disposição assimétrica dos melanócitos, durante a invasão da lâmina própria, é outra característica microscópica importante (Figura 5). Além disso, desmoplasia e infiltrado crônico dominado por linfócitos também podem ser encontrados no melanoma. Essas características estão ausentes no nevus melanocítico.
O exame de imuno-histoquímica é muito importante para o diagnóstico de melanoma, especialmente nos casos duvidosos. A positividade variável para as proteínas S-100, HMB-45 e Melan-A pode ajudar na confirmação do diagnóstico. Apesar do SOX-10 apresentar alta sensibilidade para a detecção de melanoma (positivo em mais de 80% dos casos), no exame, ele mostra especificidade apenas moderada.

Figura 2- Crescimento confluente de melanócitos atípicos ao longo da camada basal do epitélio, com células dispostas em fileiras únicas ou ninhos.

Figura 3- Espalhamento dos melanócitos pelas camadas superiores do epitélio (espalhamento pagetoide).

Figura 4- Nessa fase da doença, os melanócitos atípicos invadem o tecido conjuntivo. Nessa imagem, predominam as células com morfologia epiteliode, citoplasma claro, por vezes, contendo pigmento melânico, núcleos grandes vesiculares ou bem corados, além de figuras de mitose.

Figura 5- Enquanto no nevus, visto na imagem superior, as células névicas mostram distribuição simétrica ao longo do conjuntivo, inversamente, no melanoma, observado na imagem inferior, essa disposição se mostra assimétrica.
Patogenia Molecular
Alterações genéticas nos genes NRAS e KIT são as mais importantes no melanoma de pele associado à radiação solar. Nos tumores de pele não associados a esse fator etiológico, os genes mais afetados são o BRAF e o NRAS. Por outro lado, os tumores de boca estão mais associados com eventos genéticos presentes nos genes c-KIT e NRAS.
Tratamento
O tratamento do melanoma oral é cirúrgico, com margem de segurança, e, muitas vezes, com dissecção eletiva ou total dos linfonodos regionais. As margens cirúrgicas livres de tumor são fundamentais para a evolução favorável do caso. Radioterapia e imunoterapia são utilizadas em casos específicos. Maior invasão microscópica do tumor está associada com pior prognóstico. A presença de metástases regionais, em linfonodos, ou a distância também tem impacto adverso na sobrevida.
O prognóstico do melanoma oral é ruim, com índice de sobrevida variando de 10-20%. Os fatores prognósticos mais importantes para os tumores de boca são: localização do tumor, extensão para as glândulas salivares, invasão vascular e neural. Entretanto, a lesão oral ser primária ou metastática é o fator mais crítico.
Leitura Complementar:
1- Ma Y, Xia R, Ma X, Judson-Torres RL, Zeng H. Mucosal Melanoma: Pathological Evolution, Pathway Dependency and Tartet Therapy. Front Oncol 2021;11:702287.
2- Natarajan E. Black and Brown Oro-facial Mucocuteneous Neoplasms. Head Neck Pathol 2019;13:56-70.
3- Neville BW, Damm DD, Allen CM, Chi AC. Oral and Maxillofacial Pathology. Elsevier, St. Louis, 4ed, 2015.
Conheça nossos cursos
