A candidíase oral é a infecção fúngica mais comum na espécie humana. É causada por fungos do gênero Candida, que inclui as espécies C. albicans, C. tropicalis, C. krusei, C. parapsilosis e C. guilliermondii. Enquanto a forma de levedura é considerada não invasiva, a invasão tecidual está relacionada às formas de pseudohifa e hifa, sendo esta última associada a maior potencial invasivo. O fungo compõe a microbiota oral de 50 a 60% da população, sem causar infecção clínica evidente. A presença discreta do microrganismo nas camadas superficiais do epitélio, geralmente restrita à superfície, é explicada pela ação de peptídeos antimicrobianos e defensinas produzidos pelas células epiteliais.
Manifestações clínicas
A candidíase oral pode se apresentar sob diferentes formas clínicas:
- a) Candidíase pseudomembranosa
Caracteriza-se pela presença de pseudomembranas esbranquiçadas, removíveis à raspagem (Figura 1). As pseudomembranas são formadas por emaranhado de hifas, restos celulares e células epiteliais descamadas (Figura 2). A mucosa subjacente apresenta coloração eritematosa.
Essa forma pode ocorrer como efeito colateral ao uso de imunossupressores (corticosteroides sistêmicos ou inalados), antibióticos de amplo espectro, em pacientes com diabetes, xerostomia, ou após radioterapia/quimioterapia. Também é frequente em indivíduos imunossuprimidos (HIV e transplantados de órgãos). Casos em gestantes e recém-nascidos (pela imaturidade imunológica e microbiota oral em formação) também são descritos. Os sintomas incluem sensação de ardência na mucosa.
O diagnóstico é clínico, podendo ser confirmado por exame citológico, no qual são evidenciadas hifas (Figura 2).
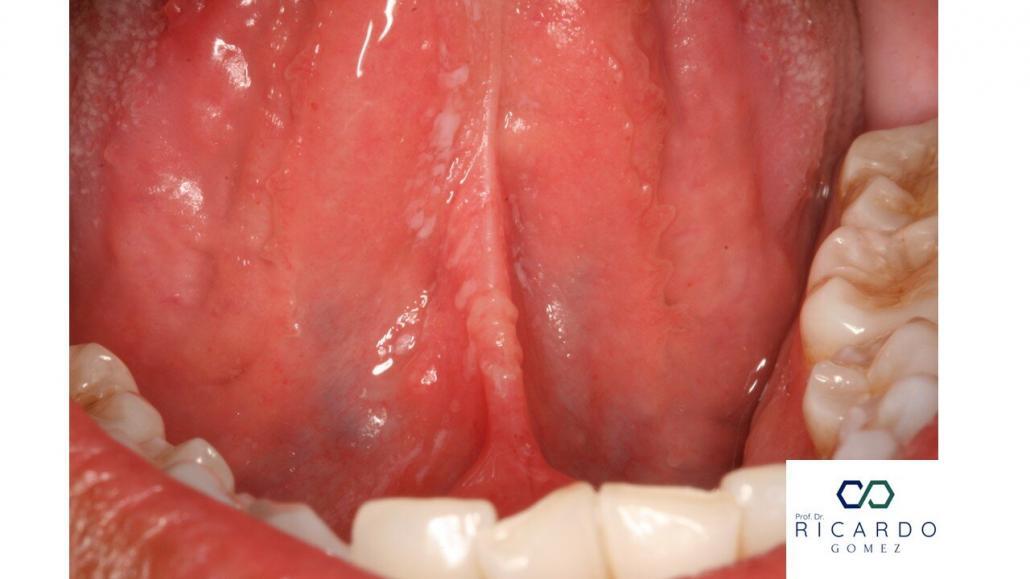
Figura 1 – Múltiplas pseudomembranas localizadas no ventre lingual de uma paciente grávida.

Figura 2 – Citologia esfoliativa mostrando emaranhado de hifas e pseudohifas de Candida sp.
- b) Candidíase eritematosa aguda
Apresenta etiologia semelhante à pseudomembranosa, mas sem formação de pseudomembranas. É mais frequente, sendo também acompanhada de sintomas de ardência oral. Clinicamente, observa-se mácula eritematosa, principalmente no palato posterior, dorso de língua e mucosa jugal (Figura 3).

Figura 3 – Lesões eritematosas localizadas na porção posterior do palato em paciente HIV-positivo.
- c) Candidíase eritematosa associada ao uso de prótese
Caracteriza-se por lesão eritematosa na mucosa palatina, em áreas de contato com a prótese (Figura 4). Nesse caso, a mucosa reage à colonização da prótese pelo fungo.

Figura 4 – Paciente usuário de prótese dentária total superior exibindo lesões eritematosas secundárias à colonização da prótese por Candida sp.
- d) Candidíase hiperplásica
Simula leucoplasia, apresentando placa branca não removível (Figura 5). No exame microscópico, observa-se invasão epitelial superficial por hifas (Figura 6). O diagnóstico diferencial com leucoplasia é essencial, pois esta também pode abrigar Candida. A regressão completa da lesão após terapia antifúngica confirma o diagnóstico.


Figuras 5 e 6 – Placas brancas na borda lateral da língua de paciente submetido a transplante de células-tronco hematopoiéticas. Coloração PAS evidencia numerosas hifas e pseudohifas invadindo o epitélio superficial.
- e) Outras formas clínicas
- Glossite romboide mediana – Áreas atróficas e eritematosas, com atrofia das papilas filiformes. A etiologia pode ser idiopática ou associada à imunossupressão.
- Queilite angular – Associada à perda da dimensão vertical de repouso ou imunossupressão, podendo coexistir com infecção por Staphylococcus aureus.
- Formas raras – Relacionadas a doenças genéticas ou hereditárias, descritas em relatos de caso.
Tratamento
O tratamento da candidíase deve ser conduzido com base na compreensão dos possíveis fatores etiológicos associados. Nos casos relacionados ao uso de prótese dentária, recomenda-se a substituição do dispositivo associada a cuidados rigorosos de higiene oral, podendo-se empregar também nistatina tópica.
Em pacientes em uso de corticosteroides tópicos ou sistêmicos que desenvolvem candidíase oral, os polienos, como a nistatina, mostram-se eficazes. Essa escolha justifica-se pelo fato de o clotrimazol tópico oral, embora mais efetivo, não estar disponível no mercado brasileiro. Como a nistatina apresenta baixa absorção gastrointestinal, sua ação é essencialmente tópica. É importante salientar que, durante o tratamento de doenças imunomediadas, como penfigoide benigno de mucosa ou líquen plano, observa-se melhora inicial com o uso de corticosteroides, mas episódios subsequentes de ardência podem estar associados ao desenvolvimento de candidíase oral, tanto na forma pseudomembranosa quanto eritematosa.
Devido à baixa toxicidade hepática, longa meia-vida e boa efetividade, o fluconazol é considerado a primeira escolha para candidíase pseudomembranosa ou eritematosa, sobretudo em pacientes imunossuprimidos. Contudo, seu uso deve ser criterioso em indivíduos com função renal ou hepática comprometida, ou que estejam em tratamento com fármacos capazes de interagir com ele, como varfarina, fenitoína, ciclosporina, antiarrítmicos e sulfonilureias. Em situações de resistência, pode ser necessária a utilização da anfotericina B.
Em pacientes gravemente imunodeprimidos, como aqueles com neutropenia internados em unidades de terapia intensiva, pode ocorrer disseminação sistêmica, com significativa morbidade e risco de mortalidade. Nesses casos, assim como nas situações resistentes ou que exijam tratamento prolongado, a avaliação conjunta com um médico infectologista é recomendada.
Leitura Complementar:
1- Hellsteins J, Marek C. Candidiasis: Red and White Manifestations in the Oral Cavity. Head Neck Pathol 2019;13:25-32.
2- Samananayake L. Oral Candida in the health and disease: deciphering the pathogenicity of an opportunist commensal. Oral Surg Oral Med Oral Pathol Oral Radiol 2024;402-407.
Conheça nossos cursos
